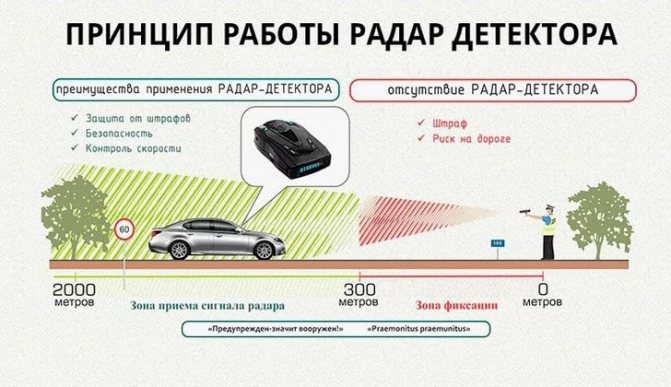
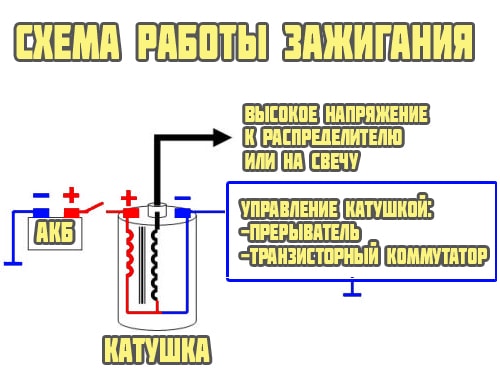
Самое актуальное и обсуждаемое
Популярное
Полезные советы

Важно знать!
27 причин, очему не стоит ставить газ на ваш автомобиль
ГБО нуждается в запчастях.
Конечно, во время установки Вас заверят, что запчасти достать сейчас совсем не проблема, и «если что» можно заехать к установщикам и купить любую мембрану… НЕ ВЕРЬТЕ! Существует...
Читать далее
5 транспортных средств: скутер, электроскутер, мопед, питбайк, мотоцикл
10 лучших чехлов на автомобильные сиденья
3 современных способа подбора краски для автомобиля
2019 alfa romeo giulia: страстная итальянка с сигарой
2019 toyota rav4 limited: эй, теперь ты звезда!
17 этапов то автомобиля
8 мест и удобное управление: что делает новый hyundai palisade 2021 года лучшим семейным кроссовером?
19 лучших всесезонных шин
2ar-fe
Рекомендуем
Лучшее

Важно знать!
62 новых автомобиля, которые появятся на мировом авторынке в 2020 году
Porsche
911 Targa
Вот уже 55 лет легендарная модель 911 выпускается в редком для современного автомобильного мира кузове тарга. У новинки этого года сдвижная панель, открывающая небо над головой, сделана...
Читать далее
7 признаков что пора менять ремень грм ❗
92-й вместо 95-го: 6 главных вопросов и ответы эксперта
5 передвижных средств: мотоблок, квадроцикл, велосипед, электровелосипед, электросамокат
20 легендарных советских грузовиков и автобусов: на чём ездили в ссср
15 лучших автомобильных компрессоров
3 лучших средства для антикоррозийной обработки автомобиля
7 машин, которые словно созданы для крутого дрифта
24 самых лучших автомобилей для такси
5 способов продать машину с пробегом: выбираем быстрый и выгодный
Новое
Обсуждаемое

Важно знать!
120 двигатель ваз технические характеристики
21124-мотор
Это наиболее любимый тип силового агрегата многих владельцев ВАЗ 2110-2112, так как он обладает рядом преимуществ перед остальными, такими как:
повышенная мощность до 92 л.с.; низкий расход...
Читать далее
126 и 127 двигатель на приору (16 клапанов): ресурс, признаки поломки
2 схемы
95 экто или евро: стоит ли платить за разницу?
10 лучших моторных масел 5w40 — список 2021 года
7018b магнитола как подключить блютуз
27 блестящих способов использовать wd-40 в быту
2010 dodge charger srt-8
8 и 16 клапанные двигатели приоры
12 лучших трансмиссионных масел
Популярное
Актуальное

Важно знать!
12 лучших антикоррозийных средств
8 PRIM
В линейке антикоррозийных составов Prim, которую выпускает российская компания Примула присутствует практически весь спектр защитных компонентов: битумный антикор для днища, восковой состав с...
Читать далее
10 самых дорогих автомобилей в россии
15 баз для сбора информации о людях, автомобилях и фирмах
11 редких внедорожников, о которых вы не слышали
15 недорогих автомобилей, благодаря которым вы будете выглядеть богаче
11 самых мягких летних шин
10 лучших масляных фильтров: рейтинг 2021 года для ваз и иномарок
6 точных автосканеров с aliexpress
274 двигатель мерседес ресурс двигателя
10 лучших электромобилей на 2019 год
Обновления
 Статьи
Chery Tiggo: обзор внедорожника и лучший выбор автозапчастей для техосмотра!
Статьи
Chery Tiggo: обзор внедорожника и лучший выбор автозапчастей для техосмотра!
В мире автомобильных технологий и выбора транспортных средств Chery Tiggo занимает особое место, предоставляя...
 Автомобили
6 самых популярных вопросов (и ответов) про кредит на б/у авто
Автомобили
6 самых популярных вопросов (и ответов) про кредит на б/у авто
Документы для оформления автокредита в банке
При оформлении кредитного договора в банке требуется сокращенный...
 7a-fe
7a-fe
Замена мотора
Несмотря на довольно солидный заявленный ресурс, который подтверждается отзывами водителей...
 20 марок автомобилей уже больше 100 лет: год основания, история появления
20 марок автомобилей уже больше 100 лет: год основания, история появления
Налог на роскошные автомобили 2020 в России
Дорогие машины в РФ облагаются высоким налогом. Список подпадающих...
 4 нестандартных способа быстро накачать колесо автомобиля
4 нестандартных способа быстро накачать колесо автомобиля
Как решить проблему спущенного колеса на АЗС
На современных АЗС, помимо услуги заливки топлива в бак,...
 Автомобили
5 советов, как не уронить автомобиль с домкрата
Автомобили
5 советов, как не уронить автомобиль с домкрата
Carville › Блог › Инструкция по установке домкрата. Даем продукцию на тест за обзор!
Почти у каждого...
 15 лучших хэтчбеков
15 лучших хэтчбеков
2 Mazda3 Хетчбэк
Плавные, обтекаемые, стремящиеся вперед линии отличают новый дизайн Mazda3 в кузове...
 20 видов самых странных фар и задних фонарей в автомобилях
20 видов самых странных фар и задних фонарей в автомобилях
Какие автомобильные фары купить лучше всего
Если автолюбитель захотел улучшить качество освещения или...
 99 фактов о гелендвагене
99 фактов о гелендвагене
Историческая справедливость и Gelndewagen
Едва ли бандиты, которые покупали Mercedes-Benz G-класса в...
 10 самых надежных кроссоверов
10 самых надежных кроссоверов
5. BMW X1 xDrive 20i
Базовая комплектация стоит 2,6 млн рублей.
Высококачественный компактный кроссовер...
 17 лучших видеорегистраторов с двумя камерами 2021
17 лучших видеорегистраторов с двумя камерами 2021
Рейтинг видеорегистраторов с двумя камерами
Критерии выбора, по которым составлялся рейтинг лучших видеорегистраторов...
 2 способа очистки поршневых колец двигателя, которые стоит знать
2 способа очистки поршневых колец двигателя, которые стоит знать
Технология раскоксовки поршневых колец двигателя автомобиля без разборки агрегата
Произвести декарбонизацию...